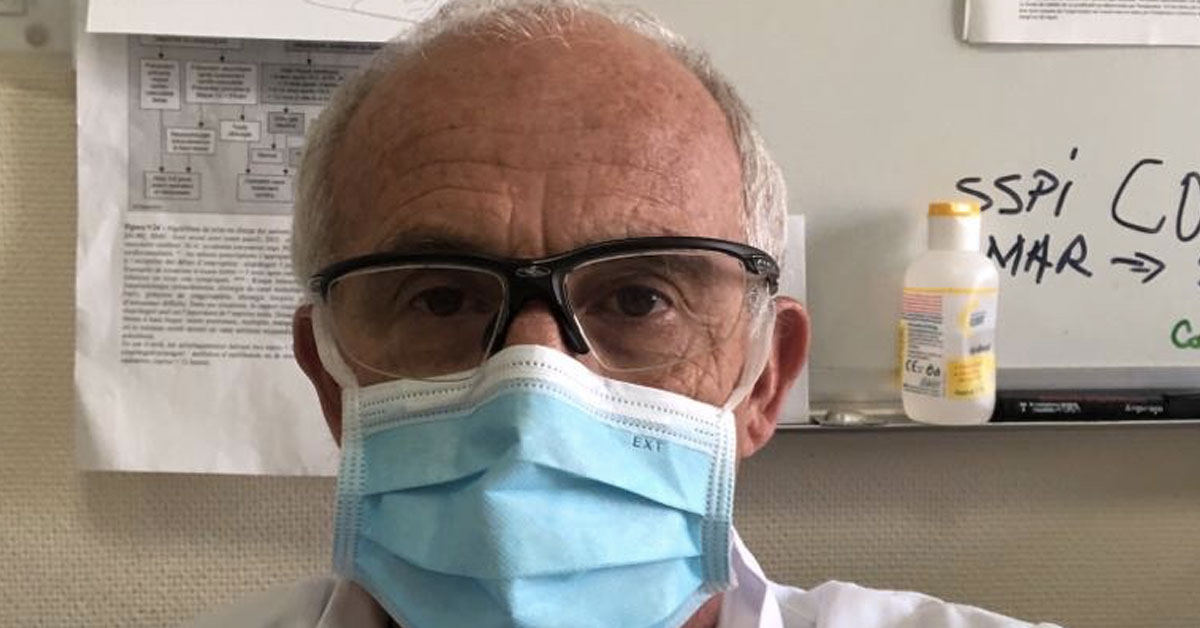
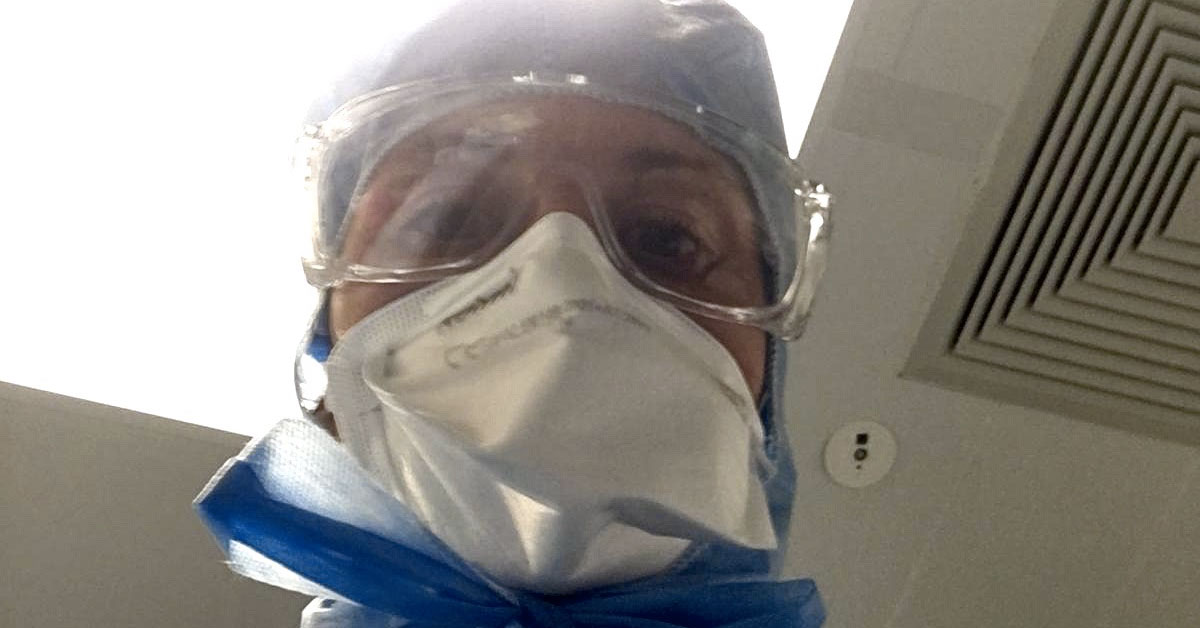
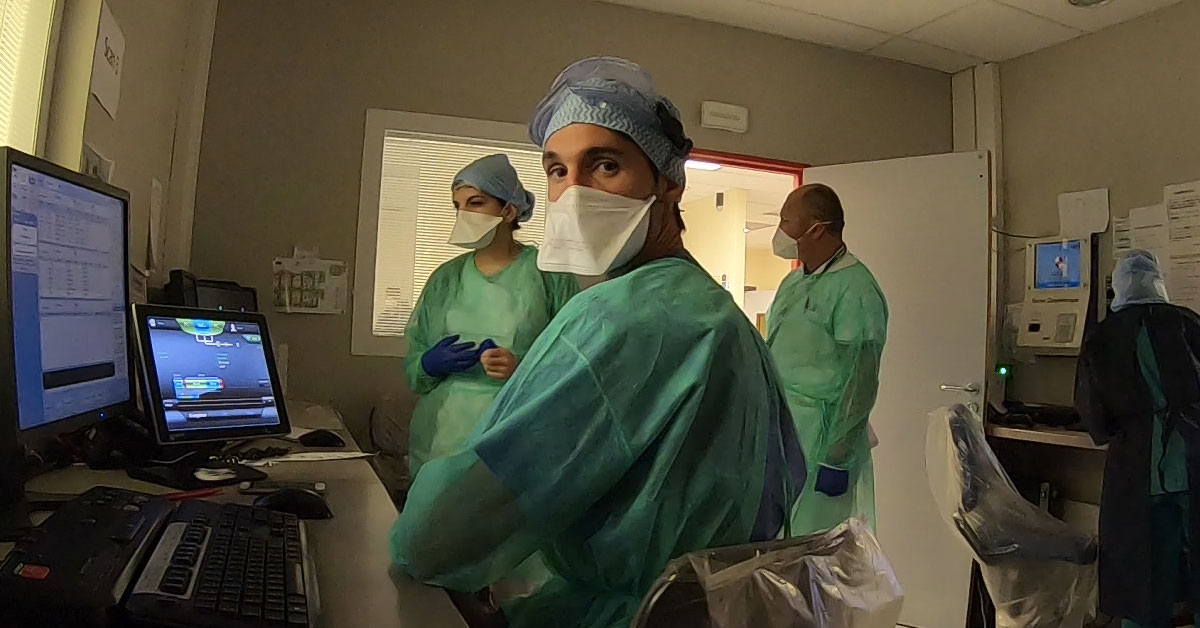
Tout une carrière passée dans les salles d’opération d’une clinique toulonnaise à exercer sa profession d’anesthésiste et, à peine en retraite, le médecin, Michel Vuillet, se retrouve à prêter main-forte à ses collègues de la région parisienne débordés par les patients Covid qui affluent. Après des années passées à sauver des vies dans l’ombre, le voilà sous les feux des projecteurs. À peine le pied posé sur le tarmac après un vol Marseille/Paris en avion militaire affrété pour l’occasion que, déjà, les chaînes d’infos, en quête d’images et de « bons sentiments », affluent pour l’accueillir lui et ses collègues ; un peu comme si la population tout autant que les médias prenaient enfin conscience de l’importance vitale du personnel de santé ! Mais pourquoi aller chercher des médecins en retraite alors que certains personnels du privé sont au chômage technique ? Quelle est la réelle situation au sein des services de réanimation ? Le gouvernement tirera-t-il les leçons de cette crise pour repenser le service hospitalier et, enfin, considérer un peu plus celles et ceux qui y dévouent leur vie ? Le docteur Vuillet apporte ses réponses ! « Il faut organiser la santé comme on organise l’armée ! » Vous êtes jeune retraité après une carrière comme médecin anesthésiste dans une clinique à Toulon. Comment vous êtes-vous retrouvé dans un service de réanimation en région parisienne en pleine crise de Covid-19 ? Le passage à la retraite a quand même développé un certain sentiment d’inutilité. Après un engagement professionnel important, le contact des patients me manquait. Lorsque cette maladie du Covid s’est profilée, l’évidence de participer pour aider s’est tout naturellement imposée. Je me suis inscrit sur la réserve civile et, malgré des doutes quant à savoir si j’allais encore être performant, la crainte d’abandonner mes proches, les inquiéter, risquer de les contaminer, un certain sens du devoir a été plus fort que tout. Et puis, un jour, j’ai reçu à 15 heures un appel de l’agence régionale sanitaire qui m’annonçait que je devais partir le soir même. Là forcément, une énorme montée d’adrénaline se fait sentir, on dit au revoir aux siens, un vol Marseille/Paris dans un avion affrété par l’armée et une sensation de partir en mission. Le lendemain on se réveille dans un hôtel de banlieue parisienne et là, ce qui n’était que médiatique, peu concret finalement, devient réel. La réanimation, les patients ventilés, en décubitus ventral, les explications des confrères, le stress devant l’aggravation de l’état de santé de certains patients, la maladie qui ne cesse de progresser et dont on sait si peu… Voilà comment je suis, du jour au lendemain, sorti de ma toute récente retraite. Passer d’anesthésiste au bloc opératoire à un service de réanimation, n’est-ce pas là un certain saut dans l’inconnu, preuve que notre système hospitalier manque autant de personnel que de moyens ? Il y a effectivement un décalage, particulièrement accru dans les situations d’urgence, entre l’administration qui ne connaît pas toujours nos spécificités en tant que médecins et le terrain. Il y a, d’un côté, des diplômes en anesthésie et réanimation et, de l’autre, des besoins. Il a fallu instaurer le dialogue avec l’administration et adapter nos compétences. On a été très bien accueillis par une équipe performante à l’hôpital de Longjumeau où j’ai tout d’abord été parachuté. Le personnel était déjà en nombre même s’il enchainait les gardes. On a eu le temps nécessaire pour tenter de comprendre ce que l’on savait à ce stade de la maladie, s’adapter aussi à leur mode de fonctionnement… La marche est haute car la réanimation, c’était un peu pour moi comme changer de registre. J’ai fait ma carrière comme anesthésiste et là je me voyais confier un poste de réanimateur. Ce sont deux spécificités bien distinctes. J’ai tenté de m’intégrer au mieux pour aider ce service de réanimation, mais il est vrai que je ne m’y sentais pas vraiment à l’aise et d’une grande utilité. J’ai donc expliqué cela à l’agence régionale sanitaire en leur spécifiant qu’il serait certainement préférable de me trouver un poste où je serais plus compétent, plus performant aussi. On m’a alors affecté à l’hôpital d’Estampes où ils cherchaient un médecin pour assurer des gardes en anesthésie au bloc et à la maternité, ce qui me correspondait bien plus. Vous êtes arrivé de Marseille par avion militaire avec, à peine sur le tarmac, les caméras des chaînes de télévision qui vous attendaient. Vous n’avez pas l’impression que, dans la gestion de cette crise du Covid, à l’image de ce qu’est notre société actuelle, on est plus sur le registre de la communication qu’autre chose ?! Il y a bien sûr eu beaucoup de com’ autour de ça. C’était vraiment : « Les soldats montent au front ! » D’autres professionnels ont également fait beaucoup d’efforts en logistique, distribution, sécurité … Le gouvernement avait besoin de rassurer et de montrer qu’il réagissait. Depuis la pandémie de 2009, l’OMS a organisé un plan d’alerte et de comportement. Malheureusement cette initiative a rapidement été endiguée, la leçon n’ayant pas été retenue. L’absence de réserve de masques alors que l’épidémie avait touché l’unique lieu de production, la Chine, et que la demande risquait d’être mondiale aurait dû être anticipée. On a tenté de faire passer le message comme quoi le port de masque n’était pas nécessaire, c’était simplement pour pallier le manque évident de stocks et, à mon sens, un discours vraiment lamentable. Il faut quand même savoir qu’une grande partie des masques et du gel hydroalcoolique a été volée dans les hôpitaux ! Réseaux sociaux où tout le monde s’autoproclame épidémiologiste, surabondance de fake news, chaînes d’information qui traitent 24h/24 du Covid. L’overdose d’infos n’a-t-elle pas participé grandement à la pagaille ambiante ? Que les réseaux sociaux s’enflamment, c’est à l’image de notre société actuelle dans laquelle tout le monde dit tout et n’importe quoi. On surfe sur ce qui monopolise l’attention du public, aujourd’hui le Covid. Les chaîne d’infos, en surchargeant la population d’informations parfois contradictoires, ont contribué à générer une pagaille aujourd’hui ambiante. La peur de l’inconnu a fait par exemple que tous les … Lire la suite