Infirmier en service de réanimation dans un grand hôpital marseillais, Mickael est obligé de pousser les murs pour recevoir les patients toujours plus nombreux touchés par la Covid-19. Si le gouvernement se veut rassurant sur une courbe de contamination qui infléchirait à la baisse, Mickael pointe du doigt un hôpital public qui manque cruellement de personnel qualifié, doté d’une expérience suffisante, pour faire au mieux face à cette deuxième vague où, fait nouveau, des patients sans antécédents se voient plonger dans un état critique. Quand l’hôpital crie à l’aide !
« Depuis cinq ans, il n’y a plus d’infirmiers anesthésistes en réanimation. »
La colère gronde à Marseille chez des élèves infirmiers en anesthésie qui ont dû de nouveau quitter leur formation face à la crise de la Covid-19 afin de renforcer les équipes au sein des hôpitaux. Pas un seul d’entre eux n’a été volontaire et doit s’adapter à ce que l’on appelle la « promo Covid ». L’hôpital manque-t-il donc à ce point de personnel ?
Il faut comprendre qui sont ces personnes. La plupart sont des IDE (infirmier diplômé d’État) avec environ cinq ans d’expérience dans les services d’urgences ou de réanimation. Ces IDE ont déjà fait face à la première vague pendant laquelle ils étaient tous volontaires, présents et motivés. Cela traduisait leur implication pour l’hôpital et, plus largement, leur institution. Ils étaient avec nous pour gérer cette première crise, nous épaulant pour réorganiser les structures dans les services, accueillir les premiers patients, bref ils ont été à nos côtés pour chaque étape. Ce que l’on ne sait pas, c’est que les élèves infirmiers qui avaient été à nos côtés lors de la première vague n’ont pas reçu de prime Covid et ont vu, pour la plupart, leurs droits étudiants sauter. Au-delà des 1500 euros qui devaient leur être versés, ils se sont tout simplement sentis déconsidérés et ont donc très mal vécu la chose. Une secrétaire qui restait à la maison a perçu la même somme qu’eux et, forcément, ça laisse des traces. Pour être embauché dans un hôpital à Marseille, vous devez signer un contrat et donc, de fait, vous changez de statut. Lorsque la première vague de la Covid a pris fin, nombre de ces IDE ont eu toutes les peines du monde pour recouvrer leurs droits étudiants et ont dû âprement batailler avec l’administration marseillaise. Il faut comprendre que la plupart de ces personnes ont entre 30 et 35 ans et une vie de famille. Donc, ne pas être considéré, ne pas avoir de prime et perdre ses droits lorsque l’on vient prêter main-forte volontairement aux équipes en place, ça fait beaucoup ! Forcément lorsqu’on a demandé qui était volontaire à l’aune de la seconde vague, autant vous dire qu’ils ne se sont pas précipités. Ces IDE souhaitaient, et c’est bien normal, savoir dans quelles conditions on leur proposait d’être volontaires. Ils sont susceptibles d’être déplacés sur plusieurs sites dans Marseille, parfois loin de chez eux, ce qui n’est pas du tout avantageux. Vu le peu de personnes volontaires, une décision de réquisition a été prise. Résultat, la plupart d’entre eux a été parachutée dans des services qu’ils ne connaissent pas ou peu et c’est donc à nous de les former.

Forcément, le fait d’être réquisitionnées après avoir été quelque peu trompées lors de la première vague fait que ces personnes ont perdu de leur motivation initiale ?!
Cette motivation, on la perd indéniablement. Quand on est malmené une première fois, on ne fait plus confiance. Depuis cinq ans, il n’y a plus d’infirmiers anesthésistes en réanimation. C’est une information qui n’est hélas pas connue du grand public. Lorsque j’ai débuté ma carrière il y a dix ans, les services de réanimation étaient tous pourvus d’au moins deux IADE (infirmier anesthésiste). Ils ont peu à peu été remplacés par des infirmiers avec un peu d’expérience dans le domaine de l’anesthésie, des « faisant fonction » comme on dit. Les infirmiers anesthésistes ont été basculés sur les blocs opératoires et ne font hélas plus partie des équipes de réanimation.
Le manque de personnel, c’est forcément une tension permanente et le fait de devoir se « limiter » aux soins pour oublier, par manque de temps, quelque peu l’humain. Vous ne pensez pas que nos gouvernants devraient s’accorder une semaine d’immersion dans le service de réanimation d’un hôpital pour se rendre compte des manques auxquels fait face notre système de santé ?
C’est une très bonne question ! En réa, on est quelque peu épargnés par le manque d’effectif ou de matériel. Lorsque le système est organisé, ça va, mais lorsque l’on désorganise ce système comme c’est le cas aujourd’hui pour faire face à cette deuxième vague Covid, alors rien ne va plus ! La première vague avait été plutôt bien gérée. On a assez rapidement obtenu les respirateurs et la capacité de transformer une chambre standard en chambre de réanimation. Les gens d’autres régions qui sont venus nous aider lors de la première vague étaient rompus aux services de réanimation. Le problème de cette deuxième vague, c’est qu’il y a eu un énorme manque d’anticipation. On n’a quasiment pas formé d’infirmiers en juillet et août alors que tout laissait penser que la situation allait se tendre dès la fin du mois de septembre. Du coup, en ce moment, il y a un recrutement massif d’infirmiers dans le Sud, la plupart sortant à peine de l’école. La moitié de nos équipes est donc composée d’infirmiers totalement novices, ce qui pose problème quand on connaît la gravité des cas Covid. Concernant votre idée que les politiques viennent passer une semaine à nos côtés en réanimation, cela pourrait être une bonne idée mais je crains qu’ils ne comprennent jamais les besoins réels d’un service. Ils sont hélas programmés pour réfléchir en termes de budget. Ce qui est problématique, c’est que notre administration qui est propre à chaque établissement est dans la même dynamique que les politiques. Ils sont eux, pour le coup, dans nos locaux et pourraient venir voir ce qu’il se passe en réanimation, mais ils ne le font pas. Visiblement, il est plus facile de remplir des cases dans un tableau Excel ! On regarde le nombre d’infirmiers dont on a besoin tel jour, le nombre de décès, de lits disponibles… Et l’on s’en contente.
On a constaté, pendant le premier confinement, un soutien de la population au personnel soignant avec, chaque soir, des applaudissements à 20H aux fenêtres et la promesse du gouvernement d’allouer des primes comme de moyens supplémentaires. Huit mois plus tard, concrètement, on en est où ?
Que les applaudissements s’arrêtent, je dirais que c’est humain. On s’est habitué à cette situation sanitaire. Après, me concernant, j’ai toujours eu du mal à vraiment comprendre ces encouragements aux fenêtres. Lorsqu’un boulanger va recevoir une grosse commande, on ne va pas l’applaudir ! L’important serait de faire comprendre à ceux qui ne font pas partie du service hospitalier que les mesures qui ont été décidées par le gouvernement sont encore loin d’être suffisantes ! On a l’impression que le personnel soignant se plaint en permanence mais même si beaucoup de choses sont mises en place, ce n’est jamais en rapport avec ce que l’on demande. Le Ségur de la santé en juillet a revu toutes les grilles de salaire afin que tout le monde ait eu 180 € d’augmentation, ce qui est une bonne chose. Pourtant, les problèmes que nous vivons au quotidien persistent. Je reviens sur celui actuel de devoir gérer une crise sanitaire avec des infirmiers qui font de la réanimation depuis trois semaines car on est allé les chercher à la sortie de l’école. Alors oui, on fait face à l’urgence mais une urgence que l’on n’a pas su anticiper. Moi qui suis en réanimation depuis dix ans, je peux vous dire que la situation est juste catastrophique. Notre charge de travail a triplé, voire quadruplé et on a vraiment du mal à récupérer, à pouvoir prendre nos repos, nos vacances… La finalité de tout cela, c’est le patient qui le paye.
On a l’impression qu’il y a un fossé énorme entre le discours du gouvernement qui se veut rassurant avec une soi-disant augmentation du nombre de lits de réanimation et ce que vous vivez de l’intérieur ?!
L’écart s’explique par le fait que nous, on a la tête dans le guidon. On est chaque jour confrontés à tout ce qui ne va pas ! Ce que l’on sait, c’est que le choix d’un déconfinement assez brutal et rapide est en partie à l’origine de cette deuxième vague à laquelle on doit faire face aujourd’hui. On aurait pu être plus prévenants plutôt que de passer d’un confinement total à un déconfinement total. Aujourd’hui, cette décision, on la paye très cher.
Au mois d’août, on a incité les gens à massivement partir en vacances pour relancer l’économie du tourisme. Vous l’avez donc senti arriver cette deuxième vague ?
Le fait que les gens puissent circuler entre les régions a forcément permis au virus de circuler et on peut penser que des étapes auraient permis de limiter la transmission et donc éviter de plonger dès le mois d’octobre dans une deuxième vague.
Le gouvernement, là encore, parle d’un potentiel fléchissement des contaminations. Est-ce également ce que vous ressentez dans votre service ?
Nous, ce que l’on voit, c’est que les choses vont empirer. Quand bien même il y aurait une décroissance des contaminations au sein de la population, les cas graves continuent à croître puisque la dégradation de la pathologie apparaît environ quinze jours après les premiers symptômes.
Concrètement, aujourd’hui, votre service de réanimation est occupé à quel pourcentage ?
Là, on est plein à 100% avec 20 boxes de réanimation dédiés au patient Covid et, si les choses ne corrigent pas dans la semaine, on va ouvrir douze lits supplémentaires. Pour cela, on sera obligés de sacrifier les douze lits de réanimation que l’on a normalement pour les patients non Covid.
On a tendance à dire que la Covid 19 est une maladie de personnes âgées alors que, visiblement, le cas graves se multiplient aussi chez les 40/60 ans. Est-ce ce que vous notez également dans votre service de réanimation ?
C’est ce que l’on constate effectivement. Pour ne parler que de mon service, lors de la première vague, nous n’avions qu’un ou deux cas qui sortaient de la tranche d’âge des plus de 60 ans. Cette fois-ci, on note une augmentation sensible de patients graves dans une tranche d’âge bien plus basse, entre 40 et 50 ans. L’autre fait marquant et qui est pour nous très déstabilisant, c’est que plusieurs d’entre eux n’avaient aucun antécédent que ce soit du diabète, de l’hypertension ou un surpoids. On se retrouve avec des cas atypiques.
Aujourd’hui, par rapport au mois de mars, il semble par contre que vous ayez une meilleure lecture de la maladie avec une intubation beaucoup moins systématique. Parvenez-vous à mieux gérer les cas graves que ce n’était le cas il y a quelques mois ?
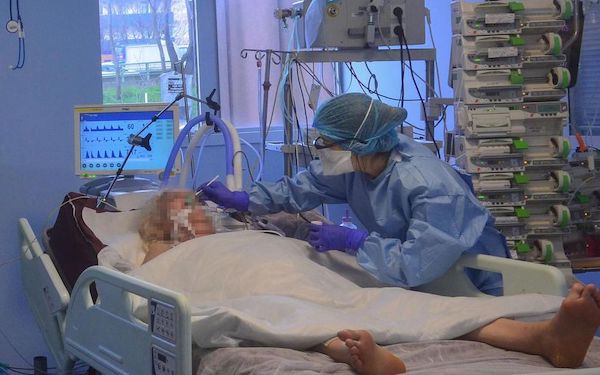
En réanimation, on n’est un peu aveuglés car on ne reçoit que les cas les plus graves. Concernant l’intubation, on essaye effectivement de la limiter et il y là un réel bénéficie pour une petite catégorie de patients. Ce sont des patients que l’on aurait peut-être intubés lors de la première vague ce qui aurait potentiellement aggravé leur cas. Par contre cela ne change pas leur durée d’hospitalisation. On a moins de complications sur des pathologies emboligènes, mais on reste confrontés au niveau infectieux avec des surinfections bronchiques. Il faut imaginer un patient infecté à la Covid, qui a perdu 70% de sa capacité respiratoire et qui se retrouve avec une complication infectieuse sur les 30% restants… Il est très compliqué de pouvoir suppléer à tout cela. On a donc plus de patients avec des assistances circulatoires. On fait sortir le sang du corps du patient pour l’oxygéner dans une machine avant de lui réinjecter. Ce sont des techniques très invasives et complexes à gérer.
Vous parlez de patients sans aucun antécédent ou signe de comorbidité et qui se retrouvent dans des états très graves. Peut-on imaginer que le virus soit en train de muter ?
Je n’aurais pas la prétention de répondre à cela car ce n’est pas mon domaine, mais dans les recherches qui ont été faites récemment, comme tout virus, on note des modifications avec des souches qui seraient différentes et donc des cas atypiques.
On parle, en ce moment, de deuxième vague mais cette vague ne sera-t-elle pas finalement permanente avant l’arrivée d’un vaccin sur lequel les labos jouent une course contre la montre ?
Tant que le vaccin ne sera disponible, on sera effectivement face à une propagation du virus que seul le confinement peut endiguer. Plus que des vagues, il y aura pour le moins une tension constante sur les services d’infectiologie tout particulièrement et par extension, les services de réanimation.
Vous évoquiez un déconfinement qui a peut-être été précipité. Aujourd’hui, nous sommes dans un confinement « light » alors que certains souhaitent quelque chose de plus strict comme au mois de mars. On voit bien que, même au niveau des médecins et scientifiques, les avis divergent sur que faire face à ce virus. Vous travaillez dans le Sud où le professeur Raoult a beaucoup fait parler de lui en préconisant le recours à l’hydroxyxhloroquine, allant jusqu’à saisir le Conseil d’Etat. Aujourd’hui, le professeur Raoult est poursuivi pour « charlatanisme ». Ces dissensions au sein même du corps médical, ça vous inspire quoi ?
C’est une question épineuse forcément. Ce que l’on sait aujourd’hui, c’est que l’on n’a pas de traitement miracle en attendant un vaccin efficace. Par rapport au fait que les préconisations du corps médical divergent, ce n’est pas quelque chose de nouveau. Il y aura toujours des avis opposés quelque que soient les pathologies ou les problématiques d’ailleurs. Pour preuve, certains affirment encore que la Terre est plate…
Mais eux ne sont pas poursuivis pour « charlatanisme » comme le professeur Raoult ! On ne va pas un peu trop loin là ?
Ce que l’on reproche aujourd’hui au professeur Raoult n’est pas le fait qu’il préconise l’hydroxyxhloroquine mais la manière dont il a abordé la proposition de soin. On est plus dans des problématiques déontologiques que dans la mise en cause de sa conviction pour une molécule.
On évoque des patients Covid qui, aujourd’hui, des mois après avoir contracté le virus font part de nombreuses séquelles (fatigue, maux de tête, perte prolongée du goût ou de l’odorat, essoufflement). Sont-ce là des effets secondaires que vous constatez ?
Je ne peux parler que des patients dans mes services. Effectivement, les patients qui parviennent à sortir de réanimation ont des séquelles sur leurs capacités respiratoires dans les semaines qui suivent leur sortie de réa. On a recours à de la ventilation mécanique dont le sevrage s’avère très long. Pour d’autres, on aura des séquelles dues au traitement. Il faut savoir que pour faire respirer par une machine un patient en détresse respiratoire grave, on doit l’endormir avec des médicaments qui ont des effets secondaires. Quand un patient est resté dans le coma pendant 30 ou 40 jours, on peut s’attendre à des séquelles neurologiques au niveau de la motricité.


